昨今、がんにかかる人は増加しているが、死亡率は年々下がり続けているのをご存じだろうか――。「がん治療」の進化が著しいことが大きな要因の一つだ。一方で、患者側の最新医療に関する知識がアップデートされていないばかりに、手遅れになってしまうケースも残念ながら少なくないという。
がん治療で後悔しないために、私たちが身につけておくべき知識とは何か。国立がん研究センターが、現時点で最も確かな情報をベースに作成した『「がん」はどうやって治すのか』から、そのポイントをお伝えしたい。今回は、近年、大きく変わった胃がんの治療について解説する。
*本記事は国立がん研究センター編『「がん」はどうやって治すのか』(ブルーバックス)を抜粋・再編集したものです。
胃がん手術でも増える縮小手術
胃がん手術が最初に成功裏に行われたのは、乳がんとほぼ同じ時期の19世紀末でした。
初めに成功したのは幽門側(胃の出口側)胃切除術です(図「胃がん手術の方法」)。しばらくすると、難度がより高い胃全摘術も行われるようになります。その後、胃切除と同時にリンパ節を切除することが再発防止の観点から重要と考えられるようになり、その目的で、リンパ節を系統的に切除するリンパ節郭清術が普及しました。
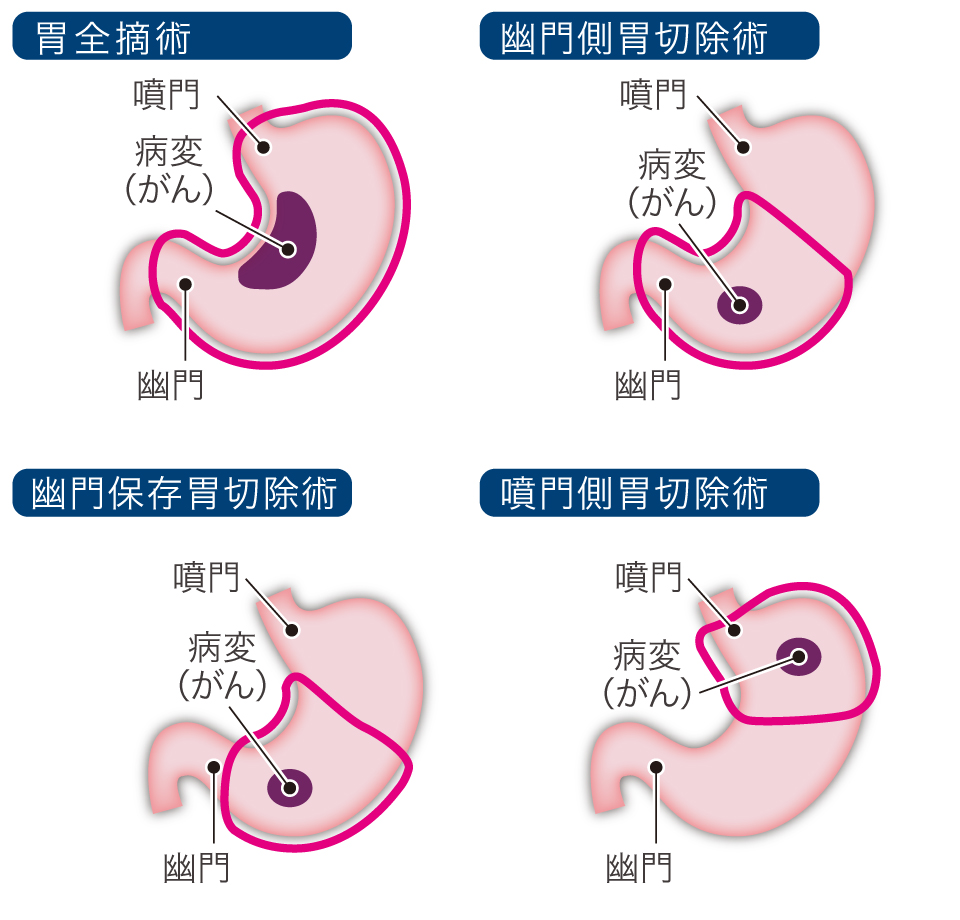 胃がん手術の方法。遠隔転移がなく、内視鏡による切除が適応にならない場合は切除手術が行われる。手術は腹部を20cmほど開腹して実施し、病巣のある部位と病期から方法を選択する。全摘術と幽門側胃切除術では、胃から少し離れたリンパ節を合わせて切除する「D2リンパ節郭清」が定型手術として行われている(国立がん研究センター「がん情報サービス」をもとに作成)
胃がん手術の方法。遠隔転移がなく、内視鏡による切除が適応にならない場合は切除手術が行われる。手術は腹部を20cmほど開腹して実施し、病巣のある部位と病期から方法を選択する。全摘術と幽門側胃切除術では、胃から少し離れたリンパ節を合わせて切除する「D2リンパ節郭清」が定型手術として行われている(国立がん研究センター「がん情報サービス」をもとに作成)
胃の周辺にはリンパ節が数多く存在し、早期がんであってもリンパ節への転移が少なくありません。しかし、どこのリンパ節に転移があるかは、超音波、CT、MRIなどによる術前の検査や術中の目視では正確な判断が難しいのが実情です。
そのため、転移しそうなリンパ節をある程度広い範囲で予防的に郭清します。結果的に、広い範囲で郭清すれば後遺症のリスクが高くなり、取り残せば転移の恐れがあるというジレンマを抱えることになります。
胃がん患者が欧米に比べて圧倒的に多かった日本では、数多くの経験を背景に、胃の全摘もしくは幽門側3分の2の切除に加えて、胃のすぐそばと胃からやや離れ
たところのリンパ節も郭清するD2リンパ節郭清(D2手術)が1970年代から定型手術として広く行われてきました。










